Inleiding
U heeft van uw arts te horen gekregen dat er bij u een afwijking aanwezig is in de nier of in de urineleider (ureter). Dit kan een steen(tje) maar ook een andere afwijking zijn.
Als de oorzaak van de afwijking niet duidelijk is, kan met een flexibele scoop (kijkinstrument) in de nier gekeken worden.
Dit heet (flexibele) ureterorenoscopie, afgekort URS.
Uw arts heeft u al informatie gegeven. Hier kunt u alles nog eens rustig nalezen.
Algemeen
Over de nieren
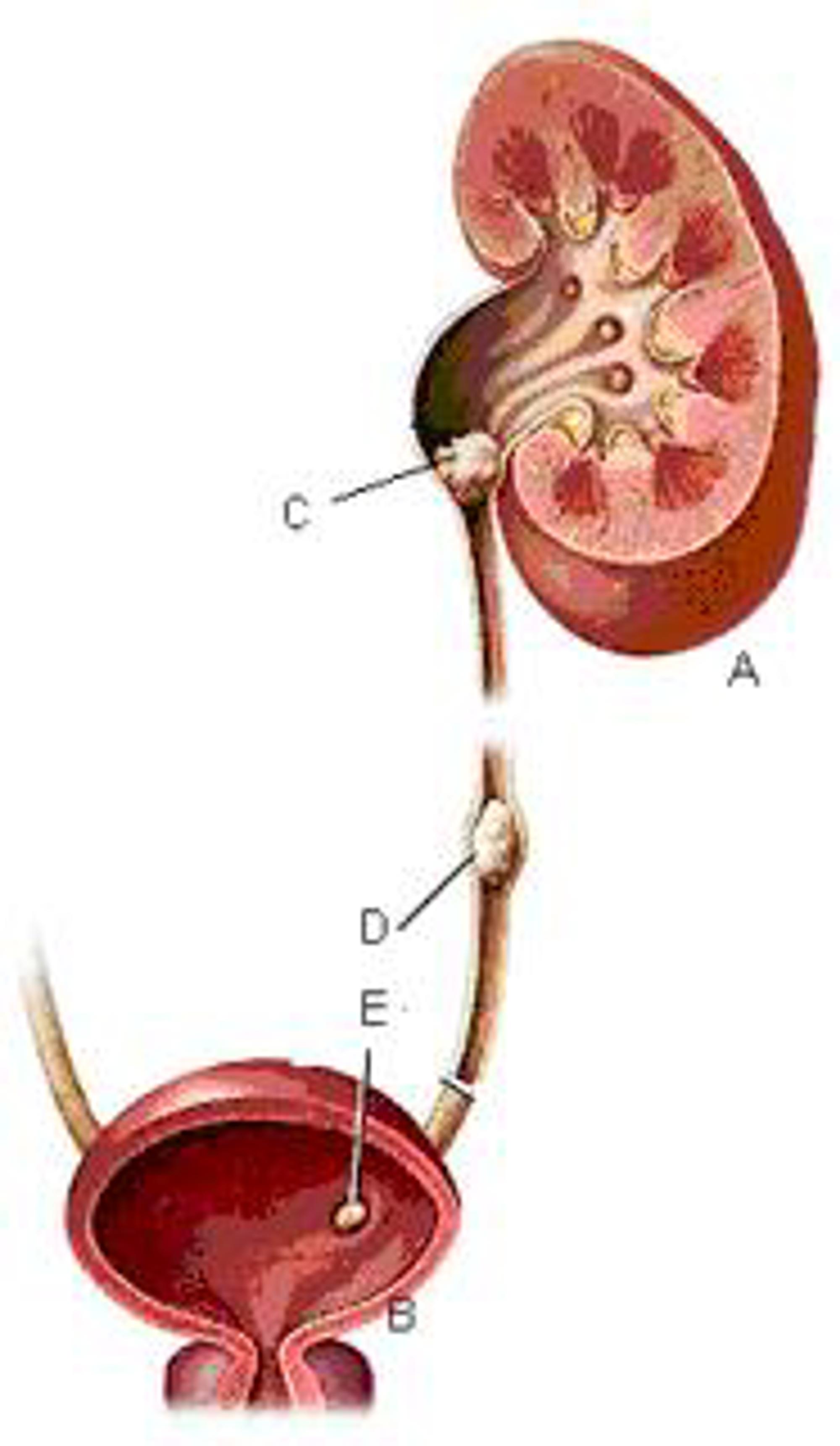
De nieren liggen achter in de buikholte onder het middenrif. De nieren produceren urine. Normaal gesproken stroomt de urine, vanaf de nier, door de urineleider, naar de blaas.
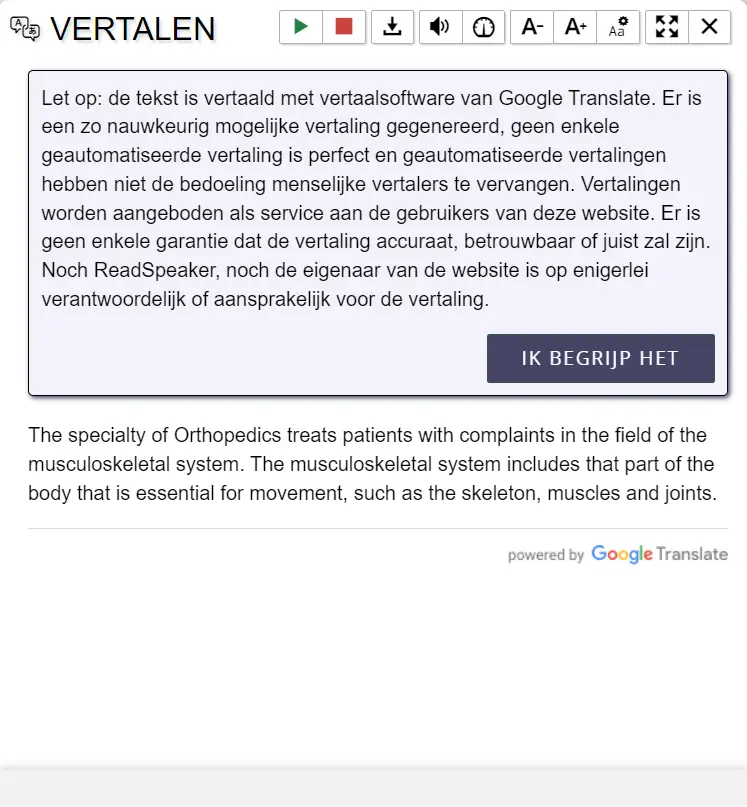
De urineleider is het afvoerende buisje tussen de nier en de blaas. Dit buisje is verantwoordelijk voor het transport van urine naar de blaas. Zie afbeelding 1.
Wat is een flexibele ureterorenoscopie?
Een flexibele ureterorenoscoop is een dun flexibel instrument met een camera aan het uiteinde. Bij het onderzoek brengt de arts via de plasbuis en blaas een scoop (kijkinstrument) in de urineleider en in de nier waar de afwijking zich bevindt.
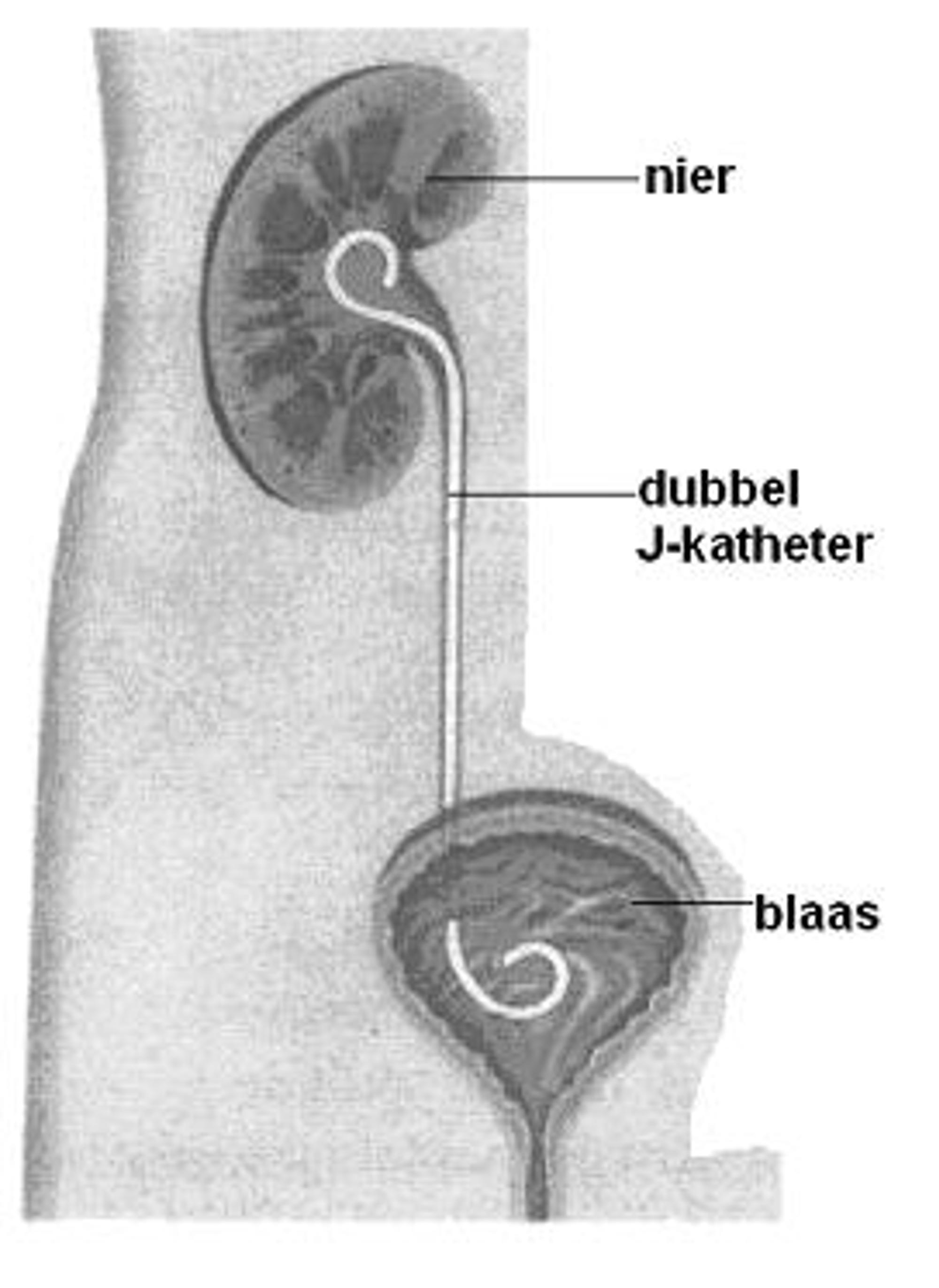
Om de ingreep te vergemakkelijken en de urineleider te beschermen, kan het nodig zijn om enkele dagen tot maximaal 2 weken voor de ingreep een katheter (buisje of slangetje) in te brengen. Men noemt deze katheter een JJ-katheter ofwel dubbel-J-katheter). Zie afbeelding 2.
Hierdoor wordt de urineleider wat wijder waardoor gemakkelijker met de URS (het instrument) in de urineleider en nier gekeken kan worden. Het inbrengen van de dubbel-J-katheter kan onder anesthesie (narcose) of poliklinisch gebeuren.

Voorbereiding
Preoperatief bureau
Vanuit de polikliniek en vóór opname in het ziekenhuis, wordt u doorverwezen naar het preoperatief bureau. Het is belangrijk om u als patiënt zo goed en veilig mogelijk voor te bereiden op de ingreep en de vorm van anesthesie die nodig is. Hiervoor is preoperatief onderzoek nodig.
Anesthesie
De ingreep gebeurt meestal onder algehele anesthesie (narcose). De anesthesist zal dit met u bespreken.
Nuchter
Voor de ingreep moet u nuchter zijn.
Bloedverdunnende medicijnen
Het gebruik van bloedverdunnende medicijnen moet u, uitsluitend in overleg met uw arts, voor de ingreep stoppen. Als u onder begeleiding staat van de trombosedienst, informeer deze dan over de ingreep. De trombosedienst stemt dan het beleid met u af.
Meenemen naar het ziekenhuis
- Een geldig identiteitsbewijs.
- Medicijnenoverzicht: welke medicijnen gebruikt u en wanneer?
Sieraden, piercings, bril, gebitsprothese
Tijdens de ingreep mag u geen sieraden of piercings dragen. Ook contactlenzen, bril en gebitsprothese moet u uitdoen. Een gehoorapparaat mag u inhouden naar de operatiekamer.
Ontharen
Als u voor de operatie komt, hoeft u zich thuis niet te ontharen. Mocht het wel nodig zijn, dan wordt u op de operatieafdeling onthaard met een 3M-clipper. Dit is een soort tondeuse die voorkomt dat uw huid geïrriteerd raakt.
De operatie
De ingreep (flexibele ureterorenoscopie/URS) vindt in het algemeen plaats onder algehele narcose.
De arts brengt via de plasbuis de ureterorenoscoop (een kijkinstrument) in de urineleider en de nier. Zo kan hij uw blaas en nier van binnen zien.
Hij kijkt of er een steen, een tumor, poliep of een litteken aanwezig is. Soms is het nodig om tijdens de ingreep een röntgenfoto te maken om een eventuele steen beter te kunnen zien.
Als er een niersteen gevonden wordt
Als er een steen(tje) gevonden wordt, kan deze zo nodig kapot gemaakt worden met speciale apparatuur. De steenstukjes worden met een instrumentje (grijpertje) verwijderd. Kleinere steenstukjes zult u vanzelf uitplassen.
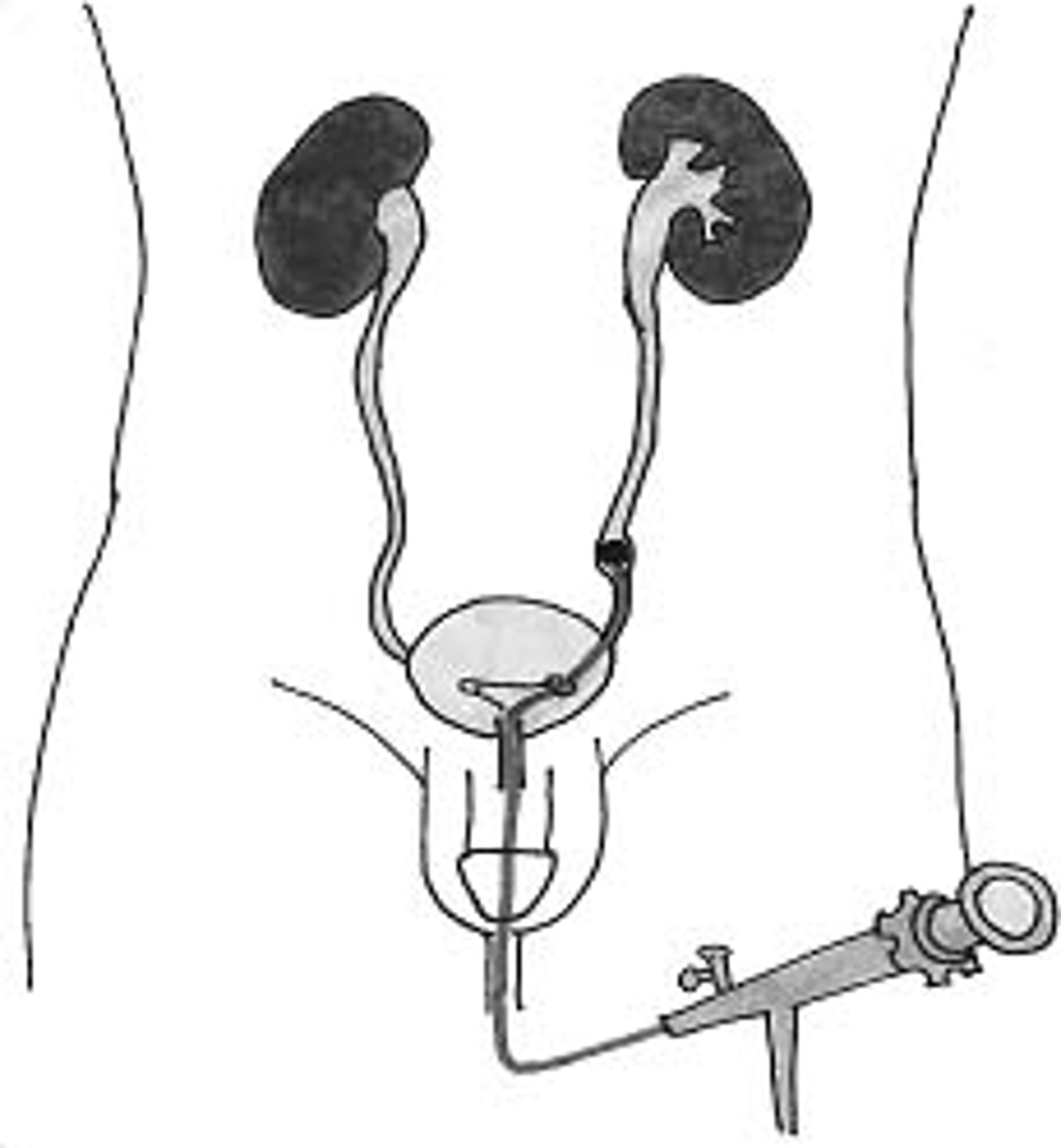
Soms wordt er tijdens de ingreep in de blaas een blaaskatheter ingebracht. Dit is een slangetje dat de urine uit de blaas via de plasbuis afvoert.
Als er een afwijking gevonden wordt
Als er geen steen gevonden wordt maar er sprake is van een is van een andere afwijking zoals een tumor, dan wordt dit in beeld gebracht en beoordeeld. Om de afwijking verder te kunnen onderzoeken (diagnosticeren) wordt er een biopt (stukje weefsel) genomen.
Dit wordt dan verder onderzocht. Daarna wordt besloten wat de beste behandeling voor u is. Soms kan de afwijking met laser behandeld worden. Uw arts zal eventuele andere alternatieve behandelingen met u bespreken.
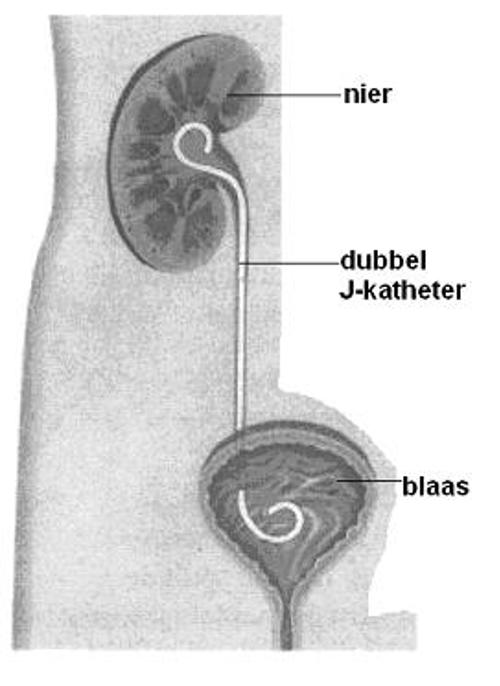
Dubbel-J-katheter
Na de ingreep ontstaat vaak een tijdelijke zwelling van het weefsel. Ook kan een reststeentje achterblijven of kan er zich een bloedstolsel vormen. Daarom wordt na de ingreep soms een dubbel-J-katheter achtergelaten (als u die nog niet had vóór de operatie). Dit is een slangetje ( katheter) dat vanuit de plasbuis, via de blaas, tot in de nier wordt geplaatst tijdens de operatie.
Na de operatie
Recovery
Na de operatie gaat u naar de uitslaapkamer (Recovery). Hier worden uw temperatuur, hartslag, bloeddruk en zuurstofgehalte gecontroleerd. U heeft een infuus in de arm, zo krijgt u extra vocht toegediend. Ook krijgt u pijnstilling en eventueel medicijnen tegen de misselijkheid toegediend. Als u goed wakker bent en de pijn onder controle is, gaat u terug naar de afdeling.
Terug op de afdeling
U heeft enkele slangetjes in uw lichaam:
Als er geen steenresten meer zijn wordt de dubbel-J-katheter verwijderd.
Pijn
Na de operatie kunt u pijn voelen in het gebied van uw nier. Er kunnen nog wat kleine steenresten via de urineleider naar de blaas gaan, waardoor er pijn kan ontstaan. Gewoonlijk verdwijnen deze klachten vanzelf maar vaak is er een pijnstiller nodig. U kunt de arts of verpleegkundige hier gerust naar vragen.
Wanneer u terug bent op de afdeling krijgt u water te drinken. Als dit goed gaat mag u snel weer gaan eten.
Het is belangrijk dat u de verpleegkundige waarschuwt als u zich akelig voelt of pijn in uw onderbuik krijgt. U kunt pijn hebben doordat u blaaskrampen heeft door de katheter. U kunt een medicijn krijgen tegen de blaaskrampen.
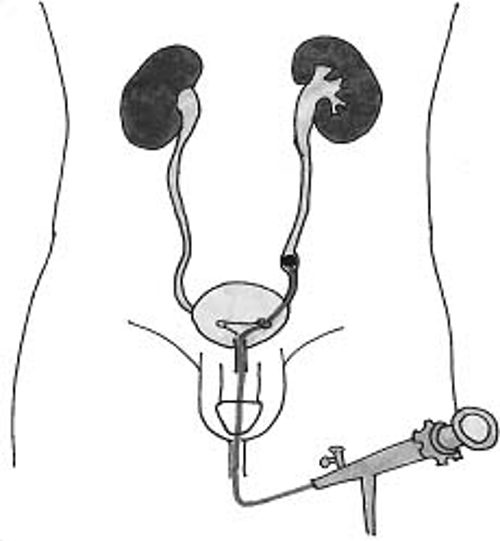
Het verwijderen van de katheter(s)
Als u een blaaskatheter heeft wordt deze op de avond van de operatie of de volgende ochtend verwijderd.
De verpleegkundige controleert wat er aan urine achterblijft in uw blaas na het plassen. Dit wordt met behulp van een echoapparaat bepaald; dit is pijnloos.
In het begin kan het plassen pijnlijk zijn. De urine kan wat
bloederig zijn. Dit wordt snel minder.
Als u géén dubbel-J-katheter heeft, is het verstandig om de eerste 2 dagen na de operatie niet veel te drinken (dus minder dan 2 liter per dag). Door de ingreep is de urineleider vaak wat opgezet en als u veel drinkt, kan hierdoor stuwing in de nier ontstaan. Dit ervaart u als een drukkend gevoel in uw nier. Ook zijn koliekaanvallen mogelijk.
De dag na de operatie mag u in principe naar huis, nadat u zelf geplast heeft. (Soms mag u ook al op de dag van de operatie naar huis nadat u zelf geplast heeft).
Risico’s van de ingreep
Mogelijke complicaties na de ingreep
Weer naar huis
Adviezen voor thuis
- De urine kan nog 4 tot 6 weken wat bloederig zijn. Het is normaal als de urine de eerste week na de operatie nog lichtrood gekleurd is.
- Sporten mag niet tot aan de controle afspraak met de uroloog.
- Afhankelijk van uw werkzaamheden kunt u uw werk hervatten als u zich goed voelt.
- Bij pijnklachten mag u zo nodig 1000 mg paracetamol tot maximaal viermaal daags nemen.
Contact opnemen
Neem contact op met de polikliniek Urologie en buiten kantoortijden met de Spoedeisende Hulp (SEH) bij:
- Koliekachtige pijn
- Koorts boven de 38,5°C
- Ernstige brandende pijn tijdens het plassen of wanneer u niet meer kunt plassen
Controlebezoek
Bij ontslag krijgt u een afspraak mee voor controle bij de uroloog. Na 2 tot 6 weken komt u op controle.
De arts zal dan beoordelen of er nog een röntgenfoto of echo gemaakt moet worden en eventueel urine gecontroleerd moet worden.
Als u nog een dubbel-J-katheter heeft, wordt deze na de röntgenfoto verwijderd. Via een cystoscoop (dit is een flexibel kijkertje) kan de dubbel-J-katheter verwijderd worden.
Het verwijderde steenmateriaal wordt soms voor onderzoek opgestuurd naar het laboratorium, om de steensamenstelling te bepalen. Hiermee kan soms een oorzaak voor het aanmaken van stenen gevonden worden.
Zo kan er een specifiekere behandeling en een dieetadvies gegeven worden.
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
- Ziet u een typfout, een taalkundige fout, of heeft u moeite met de leesbaarheid?
-
Stuur een e-mail naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.