Tijdens de eerste maanden van de zwangerschap kun je bloed verliezen: een paar druppels of meer, zoals bij de menstruatie.
Het is begrijpelijk dat je je dan zorgen maakt. Het hoeft niet te betekenen dat je een miskraam krijgt. Meestal wordt het binnen een paar dagen duidelijk of het bloedverlies door een miskraam komt of niet.
Bloedverlies in de eerste 12 weken van de zwangerschap komt voor bij 1 op de 5 zwangere vrouwen.
- Bij de helft van deze vrouwen houdt het bloedverlies na enkele dagen vanzelf op en gaat de zwangerschap door. Dit heeft geen invloed op de verdere zwangerschap.
- Bij de andere helft neemt het bloedverlies toe en ontstaat er een miskraam1. Dat betekent dat het vruchtje niet meer leeft en door de baarmoeder wordt afgestoten. Het vruchtje komt dan met bloed en bloedstolsels via de vagina naar buiten.
Het bloedverlies en/of de buikpijn kunnen ook een teken zijn van een buitenbaarmoederlijke zwangerschap2. Het vruchtje groeit dan buiten de baarmoeder. Bijvoorbeeld in een eileider. Als de huisarts of verloskundige dat vermoedt, overlegt hij of/zij met de gynaecoloog over verwijzing naar het ziekenhuis.
Bloedverlies en buikpijn hebben niet altijd met de zwangerschap te maken. Er zijn ook andere oorzaken vanbloedverlies uit de vagina3, zoals eenseksueel overdraagbare aandoening (soa)4, bijvoorbeeld een chlamydia-infectie. Of een aandoening aan de baarmoedermond, zoals een bloedende poliep. Deze oorzaken hebben geen invloed op de zwangerschap.
Is een miskraam tegen te houden?
Als het vruchtje niet goed is aangelegd, stopt het met groeien en wordt het door de baarmoeder afgestoten. Een miskraam is dan niet tegen te houden. Niet met medicijnen en ook niet met bedrust.
Een miskraam ontstaat niet door lichamelijke inspanning, sporten, fietsen of werken, ook niet door seks.
Heb ik een miskraam?
Bij bloedverlies en/of buikpijn in de eerste 3 maanden van de zwangerschap is het niet direct duidelijk of je een miskraam hebt. Je kunt 2 dingen doen om te weten of je een miskraam hebt:
- Je kunt afwachten of een miskraam op gang komt in de komende 1 tot 2 weken.
- Je kunt een echo-onderzoek laten doen om te zien of het vruchtje nog leeft. Dit kan vanaf 6 weken zwangerschap.
Bespreek met jouwhuisarts of verloskundige wat je het beste kunt doen.
Een zwangerschapstest is nu alleen zinvol als je nog niet zeker wist of je wel zwanger was. Maar de test laat niet zien of het vruchtje nu nog leeft. De test kan namelijk na het afstoten van het vruchtje nog enkele weken onterecht aangeven dat je zwanger bent. Dat komt doordat er nog zwangerschapshormoon in het bloed aanwezig is.
Het kan zijn dat de huisarts of verloskundige je eerst wil onderzoeken. Een lichamelijk onderzoek helpt niet om te voorspellen of je een miskraam krijgt. Onderzoek van de buik kan wel nodig zijn om in te schatten of je misschien een buitenbaarmoederlijke zwangerschap 5 hebt. Bij een inwendig (vaginaal) onderzoek is ook te zien of er een andere oorzaak is voor het bloedverlies6, zoals een bloedende poliep op de baarmoedermond. Jouw partner mag bij dit onderzoek aanwezig zijn als je dat wilt. Met een soa-test 7 is te zien of een soa-infectie de bloeding kan hebben veroorzaakt.
Afwachten of ik een miskraam heb (en controle na 1 en 2 weken)
Wil je bij bloedverlies in de eerste 3 maanden van de zwangerschap eerst afwachten hoe het verder verloopt?
- Ga dan 1 week na het begin van de bloeding naar jouw huisarts of verloskundige voor controle (en zo nodig een week later weer). Vaak wordt het in de eerste week al duidelijk of je een miskraam hebt.
Het volgende kan gebeuren in die week:
- De bloeding blijft gering of stopt. Waarschijnlijk ben je dan nog zwanger.
- De bloeding blijft maar wordt niet erger. Dan valt er nog weinig over te zeggen.
- De bloeding wordt erger en je verliest ook stolsels bloed. Je blijft nog bloeden. Het is dan niet duidelijk of je een miskraam hebt gehad. Misschien zit er nog weefsel in de baarmoeder. Dan geeft een echo-onderzoek meer duidelijkheid.
- Je verliest bloedstolsels en weefsel (vruchtje en vliezen). Het bloedverlies en de buikpijn zijn daarna gestopt. Dan is het bijna zeker dat je een miskraam hebt gehad. Een echo is dan niet meer nodig, als je geen klachten hebt.
Ben je waarschijnlijk nog zwanger? Dan kun je vanaf 6 weken zwangerschap een echo-onderzoek laten doen om het zeker te weten.
Een echo bij bloedverlies en/of buikpijn in de zwangerschap
Wil je niet (langer) afwachten maar zeker weten of je een miskraam hebt? Dan kun je een echo-onderzoek laten doen. Meestal kan dat binnen enkele dagen in een echoscopisch centrum, in een verloskundigenpraktijk of in het ziekenhuis.
Bij een echo-onderzoek is de inhoud van de baarmoeder op een beeldscherm te zien. Vanaf 6 weken zwangerschap is op de echo te zien of het hartje van de vrucht klopt. Soms is het vruchtje toch nog te klein om te zien of het hartje klopt. Dan kan de echo na ongeveer 1 week worden herhaald.
Vroeg in de zwangerschap kan de echo alleen via de vagina worden gemaakt. Vanaf 8 weken zwangerschap kan de echo ook via de buikwand worden gemaakt. Natuurlijk mag jouw partner hier ook bij zijn als je dat wilt.
De echo kan de volgende uitslag hebben:
- Het vruchtje zit in de baarmoeder en het hartje klopt
- De zwangerschap gaat dan heel waarschijnlijk door. Het bloedverlies stopt dan meestal binnen een week.
- Stopt het bloedverlies niet of neemt het toe, neem dan contact op met de verloskundige of de huisarts.
- Het vruchtje zit in de baarmoeder, maar het hartje klopt niet meer.
- Dat betekent dat het vruchtje helaas niet meer leeft. Je hebt dan een miskraam. Het vruchtje wordt meestal binnen 1 tot 2 weken door de baarmoeder afgestoten en komt dan met bloedstolsels via de vagina naar buiten.
- Je kunt 1 of 2 weken afwachten8 of de miskraam vanzelf op gang komt. Of naar het ziekenhuis gaan9 voor uitleg over een behandeling.
- Er is geen vruchtje in de baarmoeder te zien.
- Het vruchtje is al door de baarmoeder afgestoten. Je hebt dan een miskraam gehad. Het kan zijn dat er nog resten van weefsel moeten worden afgestoten. Als de baarmoeder helemaal leeg is, houdt de bloeding meestal binnen een paar dagen vanzelf op. De huisarts of verloskundige beoordeelt en bespreekt met je of je hier op kunt wachten of dat je naar de gynaecoloog gaat voor beoordeling.
- Het vruchtje is buiten de baarmoeder te zien of er zijn andere tekenen van een buitenbaarmoederlijke zwangerschap te zien.
- Dan stuurt de huisarts of verloskundige je door naar de gynaecoloog.
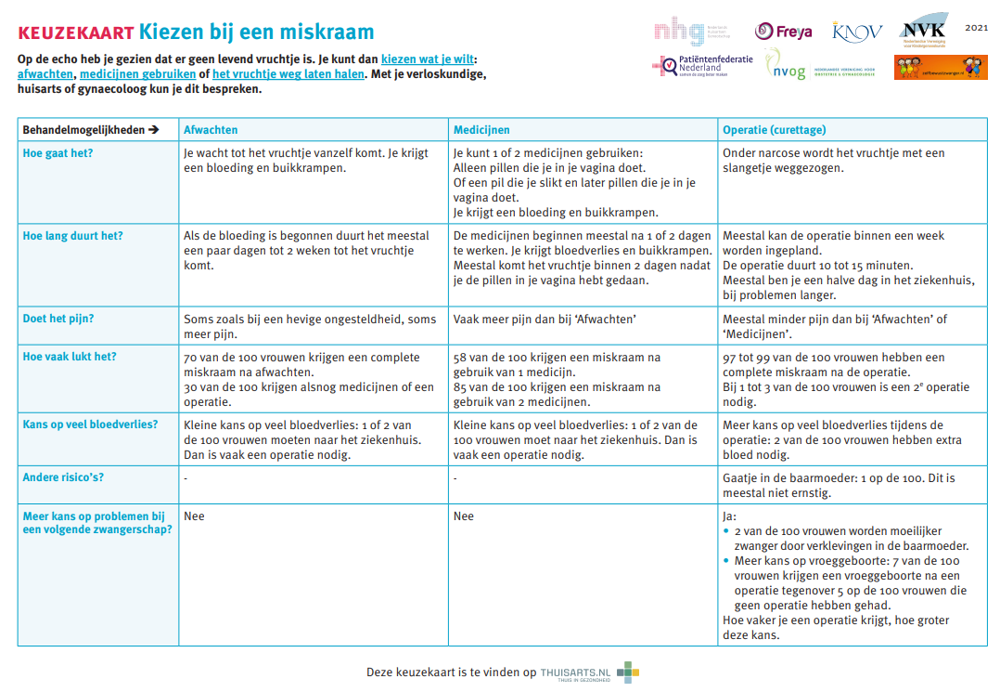
Behandeling miskraam: keuze tussen afwachten, medicijnen en operatie
Mogelijkheden bij een miskraam
Op de echo heb je gezien dat er geen levend vruchtje is.
Je kunt dan:
- afwachten tot het vruchtje vanzelf komt.
- medicijnen nemen die het vruchtje sneller laten weggaat.
- het vruchtje met een operatie weg laten halen (dit noemen we curettage).
Samen met je verloskundige, huisarts of gynaecoloog bespreek je de mogelijkheden. En welke keuze het beste bij jou past. Hierbij kun je deKeuzekaart Miskraam10 gebruiken. Je mag van gedachten veranderen.
Afwachten bij een miskraam
Je kunt wachten tot het vruchtje vanzelf wordt afgestoten door je lichaam:
- Als de bloeding (al) is begonnen, duurt het meestal een paar dagen tot 2 weken tot de miskraam komt. Dit is zo bij 7 van de 10 vrouwen.
- Bij 3 van de 10 vrouwen duurt het meer dan 2 weken voordat de miskraam komt of komt de miskraam niet vanzelf.
Voordelen afwachten
- Je hoeft niet naar het ziekenhuis.
- Je krijgt geen medicijnen of infuus.
- Vaak heb je minder pijn dan met medicijnen.
- Geen beschadiging van de baarmoeder.
- Geen extra kans op verklevingen.
- Geen extra kans op vroeggeboorte bij een volgende zwangerschap.
- Minder kans dat een rest van de miskraam achterblijft (als de miskraam spontaan start).
Nadelen afwachten
- Je weet niet wanneer de bloeding op gang komt. Dit is voor je lichaam niet erg, maar kan emotioneel moeilijk zijn.
- Een miskraam krijgen doet pijn. Sommige vrouwen vinden de pijn net zo erg als een hevige menstruatie. Andere vrouwen hebben meer pijn. Je kunt hiervoor paracetamol of ibuprofen nemen.
- Soms is het bloedverlies zo erg dat je met spoed naar het ziekenhuis moet. Dit gebeurt bij 1 tot 2 van de 100 vrouwen. In dat geval is meestal alsnog een operatie (curettage) nodig.
- Een rest van de miskraam geeft een klein risico op ontsteking van de baarmoeder. 3 van de 100 vrouwen krijgen dit.
Medicijnen bij een miskraam
Medicijnen krijg je van de gynaecoloog en je gebruikt ze thuis.
Behandeling met misoprostol en mifepriston
Misoprostol en mifepriston zijn medicijnen die spontane uitdrijving bevorderen. Een curettage is alleen nodig als het zwangerschapsproduct niet (of niet geheel) uitgestoten wordt. Misoprostol is tot nu toe niet geregistreerd voor deze indicatie, maar wordt wel wereldwijd gebruikt bij de behandeling van een miskraam. Uw behandelend arts vraagt daarom expliciet uw toestemming om misoprostol te gaan gebruiken.
Misoprostol mag u niet gebruiken als:
- u overgevoelig bent voor misoprostol (prostaglandine)
- u een ernstige stollingsstoornis hebt
- u bloedarmoede hebt.
Voorzichtigheid is geboden als u in het verleden een keizersnede heeft gehad, bij hart-, leverafwijkingen en bij longproblemen.
Bijwerkingen van misoprostol kunnen zijn: misselijkheid, braken, diarree en warmteopwelling.
Mifepriston mag u niet gebruiken als:
- u bekend bent met chronische bijnierinsufficiëntie
- ernstig (onbehandelbaar) astma
- acute porfyrie
- zwangerschap van onbekende locatie (ZOL).
Hoe moet u de medicatie gebruiken?
U krijgt 1 tablet mifepriston en 4 tabletten misoprostol mee. Deze medicijnen bevorderen het samentrekken van de baarmoeder waardoor de miskraam op gang kan komen.
- U neemt 1 tablet mifepriston in (via de mond/oraal) 24 uur van tevoren.
- U brengt 24 uur na inname van het tabletje mifepriston 4 tabletten misoprostol in via de vagina. Bij iets meer dan 80% van de vrouwen komt een miskraam op gang.
Het uitstoten van het zwangerschapsproduct gaat gepaard met bloedverlies en krampen in de onderbuik. Het bloedverlies en de krampen zullen heviger zijn dan bij een menstruatie. Tegen de pijnklachten kan de arts u pijnstillers voorschrijven.
De periode tussen het inbrengen van de tabletten en de miskraam is wisselend. In de minderheid van de gevallen hebben de tabletten geen effect.
Tabletten misoprostol zelf inbrengen
- U neemt een tablet misoprostol tussen duim en wijsvinger.
- Maak de tablet nat zodat deze beter wordt opgenomen.
- Breng de tablet vervolgens in de vagina en schuif deze zo ver mogelijk door. Herhaal dit met de volgende 3 tabletten.
Vindt u het niet prettig om de tabletten zelf in te brengen, vraag dan om een afspraak op de polikliniek Gynaecologie.
Controle
Een standaard controle na een miskraam is niet noodzakelijk. Indien gewenst, kunt u in overleg met uw gynaecoloog, 2-4 weken na de miskraam, een telefonische afspraak of een bezoek op de polikliniek afspreken. Als u geen effect hebt bemerkt mag u enkele dagen na gebruik van de medicatie contact opnemen met de polikliniek Gynaecologie.
Voordelen controle
- Als je medicijnen gebruikt, bepaal je zelf wanneer je begint met het innemen (bij 2 medicijnen) of inbrengen van het medicijn in je vagina.
- Het medicijn begint meestal binnen een dag te werken. Het zorgt voor samentrekkingen van de baarmoeder (weeën). Je krijgt bloedverlies en buikkrampen.
- Bij 85 van de 100 vrouwen werkt de behandeling. Zij krijgen thuis binnen 2 dagen een miskraam.
- Geen beschadiging van de baarmoeder.
- Geen extra kans op verklevingen.
- Geen extra kans op vroeggeboorte bij een volgende zwangerschap.
Nadelen controle
- Je weet niet zeker of het opwekken van de miskraam lukt. 15 tot 42 van de 100 vrouwen hebben alsnog een operatie(curettage) nodig. Een miskraam krijgen doet pijn. Sommige vrouwen vinden de pijn net zo erg als een hevige menstruatie. Andere vrouwen hebben meer pijn. Bij gebruik van medicijnen kan de pijn meer zijn dan bij een miskraam zonder medicijnen.
- Je kunt last hebben van de bijwerkingen van de medicijnen, zoals koorts, misselijk zijnen diarree. De bijwerkingen duren enkele dagen.
- Soms is het bloedverlies zo erg dat je met spoed naar het ziekenhuis moet. Dit gebeurt bij 1 tot 2 van de 100 vrouwen. In dat geval krijg je meestal een operatie (curettage).
- Meer kans dat de rest van een miskraam achterblijft.
- Een rest van de miskraam geeft een klein risico op ontsteking van de baarmoeder. 3 van de 100 vrouwen krijgen dit.
Operatie bij een miskraam (curettage)
Een gynaecoloog kan een miskraam met een operatie weghalen. Dit noemen we curettage.
- De gynaecoloog brengt een slangetje door de baarmoedermond in de baarmoeder. Via dit slangetje wordt het miskraamweefsel weggezogen. Je houdt dus geen wond aan de buitenkant over aan de operatie (wel in de baarmoeder).
- Een curettage duurt 10 tot 15 minuten.
- Meestal wordt u in slaap gebracht (narcose).
Voordelen curetage
- Je weet wanneer je de miskraam krijgt als deze niet al eerder spontaan op gang komt.
- De ingreep duurt kort, dus je hebt minder lang last van pijn dan bij afwachten of medicijnen.
Nadelen curetage
- Het is een operatie in het ziekenhuis met een verdoving (narcose). Narcose kan als bijwerking hebben dat je je misselijk en niet lekker voelt na de operatie.
- Kans op veel bloedverlies. 2 van de 100 vrouwen hebben extra bloed nodig na de operatie (bloedtransfusie).
- Kans op een gaatje in de baarmoeder. Het slangetje gaat dan door de wand van de baarmoeder. Dit gebeurt bij 1 van de 100 vrouwen. Meestal is dit niet erg. Je blijft langer in het ziekenhuis voor controles. Je krijgt antibiotica.
- Meer kans dat een rest van de miskraam achterblijft. Een rest van de miskraam geeft een klein risico op ontsteking van de baarmoeder. 3 van de 100 vrouwen krijgen dit.
- Nadelen voor volgende zwangerschappen:
- 2 van de 100 vrouwen worden moeilijker zwanger door verklevingen in de baarmoeder. Dit heet het Asherman syndroom. Er kan dan een operatie nodig zijn om de verklevingen te verwijderen.
- Er is meer kans dat bij een volgende zwangerschap de baby te vroeg geboren wordt. Na een curettage krijgen ongeveer 7 van de 100 vrouwen een vroeggeboorte vergeleken met 5 van de 100 vrouwen die geen curettage hebben gehad. Hoe vaker je een curettage krijgt, hoe groter de kans.
Nadenken over de mogelijkheden bij een miskraam
- Neem je tijd. Bespreek met je verloskundige, huisarts of gynaecoloog de mogelijkheden en de voordelen en nadelen. En wat voor jou belangrijk is.
- Praat erover. Dat helpt bij het omgaan met deze (emotionele) ervaring.
- Als je net een echo gehad hebt, raadt de verloskundige, huisarts of gynaecoloog vaak aan om een paar dagen de tijd te nemen voor je keuze.
- Binnen een week heb je weer een afspraak. Je kunt dan nog vragen stellen. Je bespreekt hoe het met je gaat. En wat je besloten hebt (als de miskraam nog niet op gang is gekomen): afwachten11, medicijnen12 of een operatie (curettage)13.
- Je mag van gedachten veranderen.
Keuzekaart
Gebruik de keuzekaart om samen met je arts of verloskundige te beslissen wat het beste bij je past.
Wanneer contact opnemen bij bloedverlies en / of buikpijn ?
Bel direct je huisarts, verloskundige of gynaecoloog:
- Als je duizelig wordt, zweet en het gevoel hebt dat je flauw gaat vallen. Bel dan met spoed.
- Als je hevig bloedverlies hebt; meer of langer dan bij de menstruatie.
- Als je hevige buikpijn hebt: meer of anders dan bij de menstruatie.
Neem ook contact op met de huisarts, verloskundige of gynaecoloog:
- Als je koorts krijgt (38 graden of hoger).
- Als je vragen hebt of ongerust bent.
Ik heb een miskraam gehad
Adviezen in de eerste 2 weken na een miskraam
In eerste 2 weken na de miskraam kun je beter:
- geen tampons gebruiken (wel maandverband)
- geen seks hebben (niks in je vagina)
- niet in bad gaan (douchen mag wel)
- niet zwemmen
- niet in de sauna
Hiermee kun je voorkomen dat je ontstekingen krijgt. Je baarmoedermond staat namelijk nog een paar dagen open. Daardoor is er meer kans op ontstekingen in de 2 weken na de miskraam.
Prik anti-D voor volgende zwangerschap
Na een miskraam kun je een prik nodig hebben. Dit is zo wanneer:
- je bloedgroep Rhesus negatief is en:
- je langer dan 10 weken zwanger was, of
- je miskraam is weggehaald met een operatie.
Je moet de prik liefst binnen 48 uur krijgen na de miskraam.
Als je de miskraam hebt afgewacht of medicijnen hebt gebruikt, kun je de prik halen bij de verloskundige of huisarts. Als je een operatie hebt gehad, dan krijg je de prik meteen na de operatie in het ziekenhuis.
Prik met anti-D is belangrijk voor de volgende zwangerschap
De prik met anti-D is belangrijk voor een volgende zwangerschap. Zonder de prik kun je afweerstoffen gaan maken. En in de volgende zwangerschap kunnen die afweerstoffen zorgen voor bloedarmoede bij de baby. Voor jouw eigen gezondheid maakt het niet uit dat je afweerstoffen maakt.
Verwerking na een miskraam
Bij een miskraam kun je teleurgesteld, verdrietig of boos zijn, en rouwen14.
- Neem de tijd om dit te verwerken. De een gaat al snel weer door met het gewone leven. De ander heeft meer tijd nodig om het verlies te verwerken15.
- Je hoeft je zeker niet schuldig te voelen of te schamen.
- Je kunt jaloers zijn op vrouwen bij wie de zwangerschap wel goed gaat. Dat is heel normaal.
- Je kunt door alle emoties last hebben van vermoeidheid, slecht slapen en mindereetlust.
- De een wil wel graag over de miskraam praten, de ander niet. Dit geldt ook voor partners. Erover te praten helpt vaak wel om het te verwerken.
- Je kunt er natuurlijk ook met je huisarts of verloskundige over praten. Maak dan opnieuw een afspraak bij je huisarts of verloskundige. Dat kan na een week, maar ook na een paar weken, met of zonder partner. Bespreek het ook als je last hebt van somberheid of angst.
- Het verschilt van vrouw tot vrouw wanneer je weer kunt beginnen met werken. Je kunt met de bedrijfsarts16 contact opnemen als de miskraam invloed heeft op je werk.
Controle na een miskraam
Deze wordt in overleg met u afgesproken.
Jullie bespreken samen:
- hoe het met je gaat, emotioneel en lichamelijk.
- of je nog buikpijn of bloedverlies hebt.
- Als je nog bloedverlies hebt, is er een kans dat de miskraam niet compleet is. Dat wil zeggen dat er nog een restje weefsel in de baarmoeder zit. Je krijgt dan een echo. Daarop is te zien of er nog weefsel zit. De arts zal met je bespreken of een behandeling nodig is. Je kunt dan als behandeling kiezen uit medicijnen gebruiken of een operatie.
- Als je bijna geen bloedverlies meer hebt gehad na de miskraam, dan heb je geen echo nodig.
- Bij veel bloedverlies kun je bloedarmoede hebben. Je arts of verloskundige kan je bloed controleren op bloedarmoede. Bij bloedarmoede kun je ijzerpillen krijgen.
Je kunt ook bespreken of je weer zwanger wilt worden.
Wanneer kan ik weer zwanger worden na een miskraam?
Je kunt zelf beslissen wanneer je weer zwanger probeert te worden17 na een miskraam. Je hoeft niet te wachten tot je ongesteld bent geweest.
De meeste vrouwen worden 4 tot 6 weken na de miskraam weer ongesteld, sommigen later.
Door de operatie kun je verklevingen hebben. Dit heet het Asherman syndroom. Veel vrouwen met verklevingen hebben hier geen klachten van. Maar soms kun je hierdoor moeilijker zwanger worden. Ongeveer 2 op de 100 vrouwen krijgen hier last van na een operatie (curettage). Er kan dan nog een operatie nodig zijn om de verklevingen te verwijderen.
Neem contact op met je huisarts of gynaecoloog als je niet meer ongesteld wordt zoals voor de miskraam. Dit kan een teken zijn van verklevingen.
Heb ik meer kans op weer een miskraam?
- Als je 1 miskraam hebt gehad:
Dan is je kans dat het de volgende keer goed gaat vergelijkbaar met vrouwen die geen miskraam hebben gehad. Je hebt dan geen hoger risico. - Als je vaker een miskraam hebt gehad:
Ook dan is de kans groot dat een volgende zwangerschap wél goed gaat:- Bij vrouwen van 30 jaar die 2 miskramen hebben gehad, gaat bij 8 van de 10 vrouwen de volgende zwangerschap wél door.
- Bij vrouwen van 35 jaar die 2 miskramen hebben gehad, gaat bij 7 van de 10 vrouwen de volgende zwangerschap wél door. De verloskundige of arts bespreekt met je of verder onderzoek zinvol is.
- Als je 2 of meer miskramen hebt gehad, kan je huisarts of verloskundige je verwijzen naar het ziekenhuis. Daar kunnen ze onderzoek doen of er andere oorzaken zijn voor de 2 of meer miskramen.
Misschien kun je met je leefstijl je kans op weer een miskraam verkleinen. Bespreek met je arts of verloskundige wat je kunt veranderen, bijvoorbeeld:
- Als je rookt: stoppen met roken18. Zo verklein je de kans op een miskraam.
- Als je te zwaar bent: wat afvallen19. Bij een gezond gewicht is de kans op een miskraam kleiner dan bij overgewicht.
- Als je medicijnen gebruikt, kun je misschien minder of andere medicijnen gaan gebruiken. Overleg dit met je arts.
Wanneer contact opnemen als je een miskraam hebt gehad?
Bel de huisarts, verloskundige of gynaecoloog als je in de 2 weken na de miskraam:
- pijn blijft houden;
- bloedverlies blijft houden;
- koorts hoger dan 38 graden krijgt;
- vragen hebt of ongerust bent.
Als je hier behoefte aan hebt, kun je 4 tot 6 weken na de miskraam een afspraak maken bij je huisarts of verloskundige.Je kunt vragen stellen en bespreken hoe je het verwerkt hebt. Je kunt samen met je partner komen.
Maak een afspraak als je 8 weken na de miskraam nog niet ongesteld bent (en je voor de miskraam regelmatig ongesteld was). Het kan zijn dat je verklevingen in de baarmoeder hebt.
Meer informatie over een miskraam
Voor contact met andere vrouwen die een miskraam hebben gehad, kun je terecht bij Freya20.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG) heeft 4 films over mogelijkheden bij een miskraam21.
Meer informatie over bloedverlies tijdens de zwangerschap
We hebben de informatie over bloedverlies en / of buikpijn in de eerste 3 maanden van de zwangerschap gemaakt met:
- www.degynaecoloog.nl 22
- De richtlijn voor huisartsen over Zwangerschap en kraamperiode.
- De richtlijn voor huisartsen over Miskraam.
Informatie over vaginaal bloedverlies en miskraam vind je ook op de voorlichtingssite van de KNOV, de organisatie van verloskundigen.
Betekenis moeilijke woorden
- Menstruatie: Ookwel ongesteldheid genoemd: maandelijkse bloeding bij vrouwen.
Linkjes
- https://www.thuisarts.nl/miskraam/ik-overweeg-behandeling-bij-miskraam
- https://www.thuisarts.nl/buitenbaarmoederlijke-zwangerschap
- https://www.thuisarts.nl/vaginaal-bloedverlies/ik-heb-tussentijds-bloedverlies
- https://www.thuisarts.nl/soa
- https://www.thuisarts.nl/buitenbaarmoederlijke-zwangerschap
- https://www.thuisarts.nl/vaginaal-bloedverlies
- https://www.thuisarts.nl/soa/heb-ik-soa
- https://www.thuisarts.nl/miskraam/ik-overweeg-behandeling-bij-miskraam
- https://www.thuisarts.nl/miskraam/ik-overweeg-behandeling-bij-miskraam
- https://www.thuisarts.nl/sites/default/files/consultation_card/Keuzekaart_Miskraam_2022.pdf
- https://www.thuisarts.nl/miskraam/ik-wacht-af-bij-miskraam
- https://www.thuisarts.nl/miskraam/ik-gebruik-medicijnen-om-miskraam-op-te-wekken
- https://www.thuisarts.nl/miskraam/mijn-miskraam-wordt-met-operatie-weggehaald-curettage
- https://www.thuisarts.nl/rouw
- https://www.thuisarts.nl/rouw
- https://www.thuisarts.nl/begeleiding-van-bedrijfsarts
- https://www.thuisarts.nl/zwanger-worden/ik-wil-mij-voorbereiden-op-gezonde-zwangerschap
- https://www.thuisarts.nl/stoppen-met-roken/ik-wil-stoppen-met-roken-voordat-ik-zwanger-word
- https://www.thuisarts.nl/overgewicht/ik-heb-overgewicht
- https://www.freya.nl/kinderwens/zwangerschap-en-kind/miskraamzwangerschapsverlies/
- https://www.degynaecoloog.nl/informatiefilms/zwangerschap/
- http://www.degynaecoloog.nl/
- https://www.viecuri.nl/disclaimer-patienteninformatie
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
- Ziet u een typfout, een taalkundige fout, of heeft u moeite met de leesbaarheid?
-
Stuur een e-mail naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.23
