Inleiding
Het hart heeft drie grote kransslagaders en ontzettend veel kleine hartslagadertjes, de haarvaten. Meestal zit de oorzaak van pijn op de borst in het dichtslibben (ofwel aderverkalking) van de grote slagaders rond het hart. Bij hartvaten disfunctie is er echter iets anders aan de hand. Er is dan sprake van zuurstoftekort in de hartspier dat veroorzaakt wordt door het niet goed functioneren van de slagaders rond het hart. Hierin blijken de kleine hartslagaders, de haarvaten, ook een belangrijke rol te kunnen spelen.
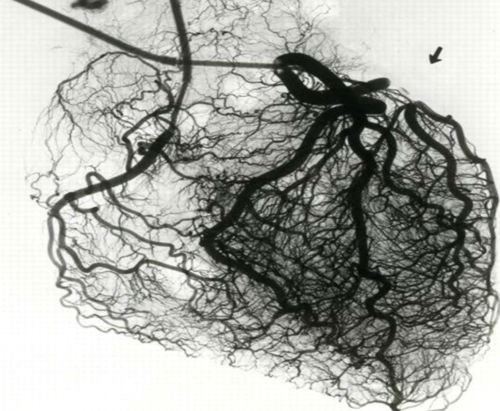
De functie van hartslagaders
Hartslagaders vervoeren bloed naar het hart om deze van voldoende zuurstof te voorzien. Bij inspanning heeft de hartspier meer zuurstof nodig. De slagaders en haarvaten van het hart zetten dan uit, zodat er meer bloed naar de hartspier kan stromen. Dit gebeurt bijvoorbeeld als je een stukje gaat rennen. Er stroomt meer bloed naar de beenspieren omdat deze harder moeten werken. Hiervoor moet de hartspier meer bloed rondpompen, en dus harder werken. De hartspier heeft dan meer zuurstof nodig. De hartspier wordt voorzien van meer zuurstof door uitzetting van de slagaders en haarvaten van het hart. Als u vervolgens stopt met rennen, ontspant het lichaam weer en komt het hart weer in rust. De slagaders krimpen weer, omdat er minder zuurstof en dus bloedtoevoer nodig is.
Disfunctie van hartslagaders
Bij het niet goed functioneren van de grote en kleine slagaders rond het hart werkt het uitzetten en krimpen van deze slagaders niet goed. Deze slagaders blijken veel vaker dan gedacht te verkrampen (vaatspasme). Tijdens dit verkrampen stroomt er te weinig bloed naar de hartspier. Het hart krijgt niet voldoende zuurstof waardoor klachten van pijn op de borst ontstaan. Ook kan verdikking en/of afname in het aantal kleine slagadertjes (haarvaten) zorgen voor zuurstoftekort in de hartspier.
Oorzaken van hartvaten disfunctie
Hartvaten disfunctie kan ontstaan door twee verschillende oorzaken:
- Spasme van de grote en/of de kleine slagaders van het hart.
- Te veel weerstand in de doorbloeding van de kleine slagaders (haarvaten) van het hart.
Spasme van de slagaders
De grote en/of kleine hartslagaders verkrampen (vaatspasme). Tijdens het verkrampen stroomt er minder bloed naar de hartspier. Als er te weinig bloed naar de hartspier stroomt, kunt u door zuurstoftekort in de hartspier pijn op de borst krijgen. Bij spasme van de vaten kunt u pijn op de borst krijgen als uw lichaam in rust is en/of tijdens/vlak na een inspanning.
Een stoornis in de functie van de kleine hartslagaders
De kleine hartslagaders worden ook wel de haarvaten van het hart genoemd. Een stoornis in de functie van deze haarvaten kan komen door een verdikking en/of een afname in het aantal haarvaatjes.
- De functie van de haarvaten kan afnemen door een verdikking in de wand van de haarvaten. Als deze wand verdikt kan het bloed minder goed doorstromen. Als er te weinig bloed naar de hartspier gaat, krijgt het hart te weinig zuurstof. Als het hart te weinig zuurstof krijgt, krijgt u pijn op de borst.
- De hoeveelheid haarvaten kan in aantal afnemen. Door de afname van het aantal haarvaten neemt de hoeveelheid bloed die door de vaten stroomt af. De zuurstoftoevoer naar de hartspier is dan te weinig en krijgt u pijn op de borst.
Risicofactoren
Hartvaten disfunctie komt vaker voor bij vrouwen dan bij mannen. Er zijn een aantal risicofactoren die zowel bij mannen als bij vrouwen de kans op hartvaten disfunctie vergroten.
Belangrijke risicofactoren:
- Roken
- Stress
- Verhoogde bloeddruk
- Drugsgebruik (met name cocaïnegebruik zorgt voor verkramping van de hartslagaders)
Overige risicofactoren:
- Overgewicht
- Suikerziekte
- Verhoogd cholesterol
Risicofactoren voor vrouwen
Er zijn risicofactoren die alleen bij vrouwen van toepassing zijn. De volgende risicofactoren kunnen bij vrouwen hartvatendisfunctie veroorzaken:
- Migraine: als u als tiener migraine heeft gehad (vaak in relatie met uw menstruatie)
- Miskramen
- Hoge bloeddruk of suikerziekte tijdens de zwangerschap
- Zwangerschapsvergiftiging
- Vroege overgang (jonger dan 40 jaar)
- Reumatische ziekten
- Fibromyalgie
Klachten
Klachten die veel voorkomen bij hartvaten disfunctie zijn:
- Pijn op de borst met of zonder uitstraling naar de armen of kaken. Deze pijn kunt u voelen in rust of zelden ook tijdens inspanning. Stress kan ook meer klachten geven. De duur van de pijn kan wisselen. Soms duurt dit een paar minuten, soms houdt dit 1 tot 2 uur aan.
- Kortademigheid, meestal bij inspanning.
- Vermoeidheid en het gevoel dat uw energie afgenomen is.
Van bovenstaande klachten hoeft u niet altijd last te hebben.
Het kan voorkomen dat u sommige dagen of maanden minder last heeft.
Onderzoeken
Om de diagnose te stellen worden onderzoeken gedaan. Zo kan er een belastingtest worden gedaan. Ook kan er een echo van het hart gemaakt worden of wordt er een hartkatheterisatie uitgevoerd. Hieronder leest u in het kort wat deze onderzoeken inhouden:
- Belastingstest: onderzoek om te kijken of er zuurstoftekort optreedt tijdens belasting van het hart. Deze belasting kan bestaan uit:
- Inspanning (fietsen) of
- het toedienen van medicijnen via infuus (adenosine of regadenoson of dobutamine) tijdens een nucleaire scan (SPECT).
- Echo van het hart (echocardiografie): er wordt een echo van het hart gemaakt om andere hartziektes uit te sluiten.
- Hartkatheterisatie / CT van de hartslagaders: met deze onderzoeken worden vernauwingen van de hartslagaders vastgesteld. Indien er geen ernstige vernauwingen aanwezig zijn, kan de functies van de hartslagaders gemeten worden met een vaatfunctietest.
Behandeling
Voor hartvaten disfunctie is een aantal behandelingen mogelijk. Hartvaten disfunctie kan behandeld worden met medicatie. Het aanpassen van uw leefstijl kan ook een vorm van behandeling zijn.
Medicatie
Afhankelijk van de oorzaak van de hartvaten disfunctie kan medicatie worden voorgeschreven. Het kan zijn dat u met meerdere medicatie wordt behandeld. Medicatie waarmee u behandeld kan worden zijn:
- Cholesterolverlagers: cholesterolverlagers worden in het begin van de behandeling gegeven. Cholesterolverlagers helpen de functie van de hartvaten te herstellen.
- Vaatverwijdende medicatie: vaatverwijdende medicatie verwijdt de vaten. Als de vaten verwijdt zijn kan het hart meer zuurstof krijgen.
- Bloeddrukverlagers. Bloeddrukverlagers worden voorgeschreven als u een hoge bloeddruk heeft.
Leefstijl veranderingen
Het aanpassen van uw leefstijl kan ervoor zorgen dat de functie van de slagaders niet nog meer achteruit gaat. Belangrijke aanpassingen die u zelf kunt doen:
- Stoppen met roken
- Stoppen met het gebruik van drugs (voornamelijk cocaïne)
- Ga gezond om met stress
- Hartrevalidatie
Voorbereiding
Intakegesprek
Om u goed te informeren over de coronaire functietest krijgt u een gesprek met de intakeverpleegkundige. Dit kan telefonisch of als u dit wenst op de poli.Tijdens dit gesprek wordt de dag van het onderzoek besproken en krijgt u informatie over de test. Daarnaast nemen we de huidige medicatielijst met u door.
Wat heeft u nodig tijdens het intakegesprek
- Een geldig identiteitsbewijs.
- Uw actuele medicijnenoverzicht/medicatie paspoort.
- (mobiele) Telefoonnummers van 2 contactpersonen.
- Deze informatie “coronaire functietest”.
Afspraak voor de coronaire functietest
U wordt gebeld wanneer het onderzoek plaats gaat vinden. Ook ontvangt u een schriftelijke bevestiging.
Voorbereidingen thuis
Tijdens het bezoek aan uw cardioloog of intakeverpleegkundige is besproken welke medicijnen u in mag nemen.
Bloedverdunnende medicijnen
- Als u onder begeleiding staat van de Trombosedienst, informeer deze dan over de ingreep. De Trombosedienst stemt dan het beleid met u af.
- Gebruikt u Dabigatran (Pradaxa), Rivaroxaban (Xarelto), Apixaban (Eliquis) of Edoxaban (Lixiana), dan moet u daar 48 uur van tevoren mee stoppen. De dag na de ingreep mag u hier weer mee starten.
- Andere bloedverdunnende medicijnen zoals Acetylsalicylzuur (Ascal, Carbasalaatcalcium), Clopidogrel (Plavix, Grepid), Ticagrelor (Brilique), Prasugrel (Efient) hoeft u niet te stoppen.
Diuretica
- Plastabletten zoals Furosemide (Lasix), Bumetanide (Burinex), Hydrochloortiazide of een combinatiepreparaat met Hydrochloortiazide, Chloortalidon, Amiloride, Spironolacton, Eplerenon (Inspra): deze neemt u ’s morgens niet in. Na het onderzoek kunt u deze medicijnen wel innemen.
Andere medicijnen
Deze medicijnen moet u onderbreken vanaf 2 dagen voor de test:
- Diltiazem (Tildiem) of Verapamil (Isoptin).
- Amlodipine (Norvasc), Barnidipine (Cyress, Vasexten), Nifedipine (Adalat), Lercanidipine (Lerdip) of Felodipine (Plendil).
- Nebivolol (Nebilet) 2,5 mg (indien u meer dan 2,5 mg per dag gebruikt, dosering halveren).
- Halve dosering; Metoprolol, carvedilol, bisoprolol, propanolol, atenolol, sotalol
- Ranolazine (Ranexa).
- Nitroglycerine pleisters (Deponit T, Minitran, Transiderm-Nitro).
- Benzodiazepines (zoals alprazolam, bromazepam, clobazam, clorazepinezuur, diazepam, lorazepam, oxazepam, prazepam, midazolam, zolpidem, flunitrazepam, loprazolam, temazepam, zopiclon, nitrazepam, of flurazepam).
Deze medicijnen moet u vanaf 1 dag voor de test onderbreken:
- Isosorbidemononitraat (Mono Cedocard, Promocard)
- Nicorandil (Ikorel)
Deze medicijnen mag u tot 4 uur voor de test blijven gebruiken (bij klachten): de kortwerkende nitroglycerine tabletten voor onder de tong (zoals isordil, cedocard, isosorbide di nitraat) of de kortwerkende spray voor onder de tong (zoals nitrolingual of nitroglycerine spray).
Andere medicijnen (die niet hierboven genoemd zijn) mag u gewoon innemen, ook op de dag van het onderzoek.
U mag een ontbijt nemen, maar:
- Vanaf 1 dag voor de test mag u:
- Geen koffie en thee drinken (ook geen cafeïnevrije koffie of thee!).
- Geen banaan en geen chocolade of producten met cacao.
- Geen cola, ijsthee of energiedranken zoals Red Bull of dr. Pepper.
- Vanaf 1 dag voor de test mag u geen medicijnen met coffeïne gebruiken. Dit zit met name in pijnstillers zoals paracetamol met coffeïne (bijvoorbeeld paracof, panadol plus, finimal).
- Als u rookt mag u vanaf 4 uur voor de coronaire functietest niet meer roken.
Dag van de ingreep
Meenemen naar het ziekenhuis
- De medicijnen die u thuis gebruikt in de originele verpakking, blister of rol
- Nachtkleding
- Toiletspullen
- Een geldig identiteitsbewijs
- Eventueel warme sokken. Op de katheterisatiekamer is het meestal koud
Waardevolle bezittingen
Wij adviseren u grote geldbedragen, sieraden (zoals uw trouwring) en andere kostbaarheden thuis te laten. Het gevaar van zoek raken en diefstal is helaas aanwezig. Het ziekenhuis is hiervoor meestal niet aansprakelijk.
Opname op afdeling Cardiologie
Voor de coronaire functietest wordt u opgenomen op de afdeling cardiologie of de Short Stay Cardiologie (SSC). In principe is het een dagopname.
Aankomst in het ziekenhuis
U meldt zich op de dag van opname bij de informatiebalie in de centrale hal.
Voorbereiding op de afdeling
Op de afdeling Cardiologie of Short Stay Cardiologie wordt u voorbereid voor het onderzoek.
Voorafgaand aan het onderzoek vinden er enkele controles plaats zoals het opnemen van de bloeddruk, pols en temperatuur. U krijgt een OK-jasje aan. Ook wordt een infuusnaaldje ingebracht.
Uw bril mag u gewoon ophouden. Draagt u een gehoorapparaat dan kunt u deze inhouden.
De coronaire functietest
A. Hartkatheterisatie
We beginnen de test met een hartkatheterisatie. Een hartkatheterisatie is een manier om de kransslagaders van het hart in beeld te brengen. Hiervoor gebruiken we katheters die we via een slagader naar het hart brengen. De katheter wordt meestal via de slagader in de pols ingebracht. Lukt dit niet? Dan kunnen we de slagader in de lies gebruiken. Voordat we beginnen krijgt u een verdovende prik op de plek waar de katheter zal worden ingebracht. Vervolgens prikt de arts de slagader aan om de katheter in te brengen en op te schuiven naar het begin van de kransslagaders. Met contrastvloeistof maken we vervolgens filmpjes van de kransslagaders. De arts brengt de kransslagaders vanuit verschillende hoeken in beeld en stelt vast of er geen belangrijke vernauwingen zijn.
B. Metingen van de functie van de kransslagaders
Hierna starten we met de metingen van de functie van de kransslagaders. We voeren verschillende metingen uit. De metingen worden hierna verder uitgelegd. Het kan zijn dat de arts die de test bij u uitvoert ervoor kiest om extra metingen te doen of juist om een meting over te slaan.
Metingen met acetylcholine
We doen eerst metingen met de stof acetylcholine . Dit is een middel dat verkrampingen (ook wel: spasmen) kan uitlokken. We starten met een hele lage dosering en geven dit direct in de kransslagader. Vervolgens controleren we hoe u zich voelt, hoe het hartfilmpje er uit ziet en of we verkrampingen van de kransslagaders zien. Als we geen bijzonderheden zien geven we een iets hogere dosering acetylcholine, totdat we een spasme zien of totdat we in totaal 4 keer acetylcholine hebben gegeven. Een spasme kan herkenbare klachten van bijvoorbeeld pijn op de borst uitlokken. Hier vragen we ook naar. Als we een spasme zien geven we een medicijn dat spasme tegengaat, hierdoor neemt de pijn op de borst ook weer af. We controleren of de kransslagaders weer ontspannen zijn voordat we doorgaan met de volgende meting.
Metingen met adenosine
De volgende meting doen we met het medicijn adenosine , dat u via een infuus krijgt. Om de meting te kunnen uitvoeren leggen we een speciale meetdraad in de kransslagaders. Met adenosine worden de effecten van een inspanning op de zeer smalle kransslagaders nagebootst. Adenosine kan een warm of beklemmend gevoel op de borst geven. Na ongeveer drie minuten wordt het infuus stop gezet en verdwijnen deze klachten bijna direct. Soms is het nodig om een tweede keer adenosine te geven.
Bloedstroomsnelheid meten
Tot slot meten we de bloedstroomsnelheid door de kransslagaders. Hiervoor gebruiken we de speciale meetdraad die we ook bij de adenosine meting gebruikten. Omdat we voor deze meting geen medicijnen of contrastvloeistof gebruiken, merkt u hier weinig van.
Na de coronaire functietest
Na de test wordt u teruggebracht naar de Short Stay Cardiologie, u mag uw medicijnen weer innemen.
Is het onderzoek via de pols gedaan, dan krijgt u een drukbandje om uw pols. Dit bandje blijft ongeveer 4 uur zitten. Uw arm komt in een mitella die u 24 uur moet dragen. Meestal mag u 6 uur na het onderzoek naar huis.
Gebeurde het onderzoek via de lies? Het prikgaatje in de liesslagader waar is aangeprikt wordt vaak gesloten met een plugje (Angioseal). Was een Angioseal niet mogelijk, dan wordt het wondje afgedrukt met een drukverband. Gedurende 6 uur krijgt u een strak drukverband in de lies. De eerste 3 uur moet u plat in bed liggen met uw hoofd op een kussen. Na 3 uur mag het hoofdeinde iets omhoog. U moet het been waar het drukverband zit, zo stil mogelijk houden (niet buigen) en uw hoofd niet optillen. U blijft in bed totdat het drukverband verwijderd wordt. Hierna mag u rustig proberen te gaan zitten. Gaat dit goed, dan kunt u onder begeleiding van de verpleegkundige uit bed komen. Als de controles goed zijn, mag u naar huis.
Leefregels na ontslag
U moet de dagen daarna voorzichtig zijn met de plek waar de slagader is aangeprikt, deze mag niet teveel belast worden om nabloedingen te voorkomen.
Leefregels bij onderzoek via de lies
De eerste 5 dagen:
- Niet zelf autorijden of fietsen.
- Niet zwaar tillen.
- Geen zwaar (huishoudelijk) werk.
- Niet sporten.
- Voorzichtig zijn met traplopen.
- Niet teveel hurken en bukken.
- Geen bad nemen; douchen mag wel.
- Pleister/gaasverband mag u na 24 uur verwijderen.
Leefregels bij onderzoek via de pols
Draag de arm de eerste 24 uur na het onderzoek in een mitella (draagdoek).
Verder de eerste 5 dagen:
- Geen bad nemen, douchen mag wel.
- Niet zwaar tillen of tuinieren met de arm waar in geprikt is.
- Niet sporten, fietsen en niet zelf auto rijden.
- Geen draaibewegingen maken met uw arm.
- Pleister/gaasverband mag u na 24 uur verwijderen.
U krijgt een afspraak met uw behandelend cardioloog om de uitslag van de test te bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen, dan kunt u deze stellen aan de intakeverpleegkundige.
Bij vragen of problemen na het onderzoek buiten kantoortijden die niet kunnen wachten, kunt u contact opnemen met de Eerste Hart Hulp (EHH).
Betekenis moeilijke woorden
- Menstruatie: Ookwel ongesteldheid genoemd: maandelijkse bloeding bij vrouwen.
- Overgang: Ook wel menopauze genoemd is de periode rond de laatste menstruatie.
Linkjes
- https://www.viecuri.nl/disclaimer-patienteninformatie
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
- Ziet u een typfout, een taalkundige fout, of heeft u moeite met de leesbaarheid?
-
Stuur een e-mail naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.1
